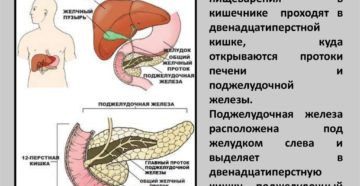
Диагностика
Результаты диагностики имеют важнейшее значение для разработки эффективной программы лечения панкреатита. В немецких клиниках процесс верификации болезни начинается со сбора жалоб, осмотра пациента, пальпации брюшной полости в проекции поджелудочной железы, а также изучения анамнеза. Сразу же после этого определяется спектр необходимых лабораторных и инструментальных исследований, среди которых особенно актуальны следующие:
- общеклинические анализы мочи и крови;
- биохимическое исследование крови;
- анализ крови на выявление уровня электролитов и коагулограмма;
- анализы кала (копрограмма, определение показателей эластазы);
- исследование крови на уровень глюкозы;
- эзофагогастродуоденоскопия с забором пробы желудочного сока;
- ультразвуковая диагностика органов брюшины и забрюшинного пространства;
- компьютерная томография и т.д.
Причины развития болезни
Несмотря на изученность панкреатита как заболевания, истинные причины возникновения воспалительного процесса в поджелудочной железе часто остаются невыясненными. Принято считать, что развитие патологического процесса чаще провоцируется влиянием одновременно нескольких факторов, к числу наиболее распространенных из них относятся:
- длительное злоупотребление алкоголем;
- погрешности в питании, чрезмерное употребление жирной, жареной, острой пищи и фастфуда;
- сопутствующие заболевания органов желудочно-кишечного тракта, включая гастрит, гастродуоденит, язвенную болезнь желудка и т.д.;
- эндокринные патологии хронического типа, например заболевания щитовидной железы (тиреоидит, гипотиреоз и другие);
- атеросклероз с сопутствующим поражением атеросклеротическими бляшками сосудов поджелудочной железы;
- патологии печени и желчевыводящих путей и т.д.
К числу самых тяжелых форм панкреатита относятся случаи, когда поражение поджелудочной железы происходит на фоне прогрессирования муковисцидоза, редкого заболевания, поражающего железы внутренней секреции.
Боль в животе — первый симптом панкреатита
Боль в животе – наиболее распространенный симптом хронического панкреатита. Боль обычно локализуется в грудной клетке и может иррадиировать в заднюю поясничную область. Боль может усиливаться в положении лежа или после еды. Боль чаще всего встречается у молодых людей с вызванным алкоголем или курением и идиопатическим хроническим панкреатитом.
Характер болей может быть разным – у одних больных отмечаются постоянные боли разной интенсивности с периодическими обострениями, у других – стойкие сильные боли. У некоторых пациентов могут быть чередование эпизодов боли с длительными безболевыми периодами между обострениями. У этих больных обострения хронического панкреатита можно классифицировать как рецидивирующие эпизоды острого панкреатита.
Характер боли может меняться с течением времени, чаще всего от эпизодической до постоянной боли. Однако изменение характера или внезапное усиление болей свидетельствует об осложнениях панкреатита:
- псевдокисты;
- дуоденальная или билиарная непроходимость;
- вторичный рак поджелудочной железы.
Тяжесть боли не коррелирует с тяжестью поражения поджелудочной железы, диагностируемого при обследованиях – компьютерной томографии (КТ) или магнитно-резонансной томографии с холангиопанкреатографией (МРХП). У пациента может быть сильная боль, хотя КТ показывает небольшое изменение в поджелудочной железе, или боли может не быть в течение некоторого времени, если в поджелудочной железе уже есть резкое изменение. Боль – наиболее частая причина госпитализации, эндоскопических или хирургических вмешательств и оказывает наибольшее влияние на качество жизни человека.
Боль у пациентов с хроническим панкреатитом может включать:
- повышение давления в поджелудочной железе;
- ишемию или воспаление поджелудочной железы;
- осложнения хронического панкреатита.
Эти механизмы могут пересекаться. В связи с повреждением нейронов при ноцицептивной боли и перестройкой нейронных сигналов в центральной нервной системе (спинной мозг) у больного возникают стойкие боли независимо от хода заболевания поджелудочной железы.
У этих пациентов развивается:
- гипералгезия – сильная боль в ответ на небольшой болевой раздражитель;
- аллодиния – боль в ответ на непатологические раздражители.
Эти изменения в восприятии боли объясняют частую неэффективность анальгетической терапии, если она направлена только на поджелудочную железу или панкреатический проток.
Потеря веса
Из-за усиления болевых ощущений при приеме пищи, больные часто ограничивают себя в еде, что вместе с сопутствующими расстройствами пищеварения (и связанными с этими мальабсорбцией) и потерей аппетита способствует неправильному питанию. В запущенных случаях наблюдается значительная потеря веса.
Стеаторея
Стеаторея – выделение с каловыми массами чрезмерного количества жиров. Это симптом, свидетельствующий о нарушении пищеварительных процессов. Из-за недостаточной функции поджелудочной железы выделяется недостаточно ферментов, расщепляющих жиры. При стеаторее с калом выводится более 15 граммов жиров в сутки. В связи с этим потребности организма в жирах не удовлетворяются.
Другие симптомы хронического панкреатита
У больных могут развиваться симптомы, являющиеся результатом экзокринной недостаточности поджелудочной железы: вздутие живота и диспепсические симптомы («расстройство желудка» – метеоризм, отрыжка, дискомфорт в животе), жировая диарея («жирный» стул, который трудно смыть в унитаз), особенно после приемов пищи с высоким содержанием жира и симптомы дефицита жирорастворимых витаминов (в основном витамин D – снижение плотности костной ткани – остеопороз или остеопения).
Распространены нарушения углеводного обмена, т.е. аномальная толерантность к глюкозе или сахарный диабет. Открытый диабет встречается у 10-35% больных ХПТ, особенно часто в запущенных стадиях.
Из-за большого функционального резерва поджелудочной железы классические симптомы недостаточности этого органа – жировая диарея и сахарный диабет развиваются только после многих лет болезни, когда разрушается >90% поджелудочной железы.
Осложнения хронического панкреатита
Псевдокисты
Псевдокисты встречаются примерно у 10% больных хроническим панкреатитом. Это обнесенные оболочкой резервуары жидкости, образованные грануляционной тканью, видимой на УЗИ, компьютерной или магнитно-резонансной томографии. Большинство псевдокист связаны с системой протоков поджелудочной железы и содержат высокие концентрации пищеварительных ферментов.
Некоторые псевдокисты протекают бессимптомно, но могут вызывать боль в животе, потерю веса и желтуху из-за закупорки желудка, кишечника или желчных протоков. Псевдокисты обычно стерильны, но около 10% могут быть инфицированы, как правило, кишечной флорой. Признаки инфекции включают лихорадку, гипотензию, лейкоцитоз. При отсутствии лечения инфекция может перейти в перитонит, сепсис.
Дифференциальный диагноз: кистозные новообразования, кистозное перерождение рака поджелудочной железы, ретенционные кисты.
Бессимптомные псевдокисты лечить не следует. Терапия зависит от симптоматики, локализации и особенностей скопления жидкости, развития осложнений – псевдоаневризмы, инфекции.
Панкреатический асцит
Панкреатический асцит развивается приблизительно у 10% пациентов. Это повреждение поджелудочной железы или разрыв псевдокисты, в результате чего панкреатический сок попадает в брюшную полость или в плевральную полость.
Асцит поджелудочной железы может протекать бессимптомно, но наиболее распространенными симптомы: боль в животе, боль в груди и одышка. Диагноз уточняют при пункции плевральной полости или асцита и определении липазы в жидкости.
Для лечения панкреатических свищей:
- октреотид – аналог соматостатина длительного действия;
- эндоскопическое введение стента;
- хирургическое лечение.
Дуоденальная или билиарная непроходимость
У 5-10% больных развивается воспаление поджелудочной железы и фиброз или прямое сдавление желчных протоков за счет псевдокисты.
Билиарная непроходимость вызывает боль в груди, тошноту, желтуху. Длительная желчная импрессия вызывает воспаление желчных протоков – холангит, способствует развитию билиарного цирроза.
Требуется хирургическое вмешательство:
- Холедоаодуоденостомия или Y-образный анастомоз по Ру – показано больным с хроническим панкреатитом и стенозом желчевыводящих путей;
- Резекция поджелудочной железы показана пациентам с обструкцией желчевыводящих путей, связанной с сильными болями в животе и выраженным фиброзом поджелудочной железы;
- Эндоскопическая установка стента для облегчения состояния – краткосрочное решение;
- У пациентов с обструкцией желчевыводящих путей, связанной с псевдокистой поджелудочной железы, дренирование псевдокисты может быть достаточным для уменьшения обструкции;
- При фиброзе поджелудочной железы и окружающих тканей, часто связанном с обструкцией желчевыводящих путей и воспалением поджелудочной железы, показана резекция панкреатодуоденальной области (операция Уиппла) или резекция головки поджелудочной железы.
Сосудистые осложнения
- Псевдоаневризмы – редкое осложнение, чаще всего вовлекающее селезеночную артерию, гастродуоденальную или панкреатодуоденальную артерии. Диагноз подтверждается мезентериальной ангиографией;
- Тромбоз селезеночной вены и варикозное расширение вен желудка — более чем у 12% больных развивается тромбоз селезеночной вены вследствие хронического панкреатита – селезеночная вена проходит по задней стенке поджелудочной железы. У этих больных развивается варикозное расширение вен желудка вследствие левосторонней портальной гипертензии. Симптоматические пациенты могут испытывать варикозное кровотечение.
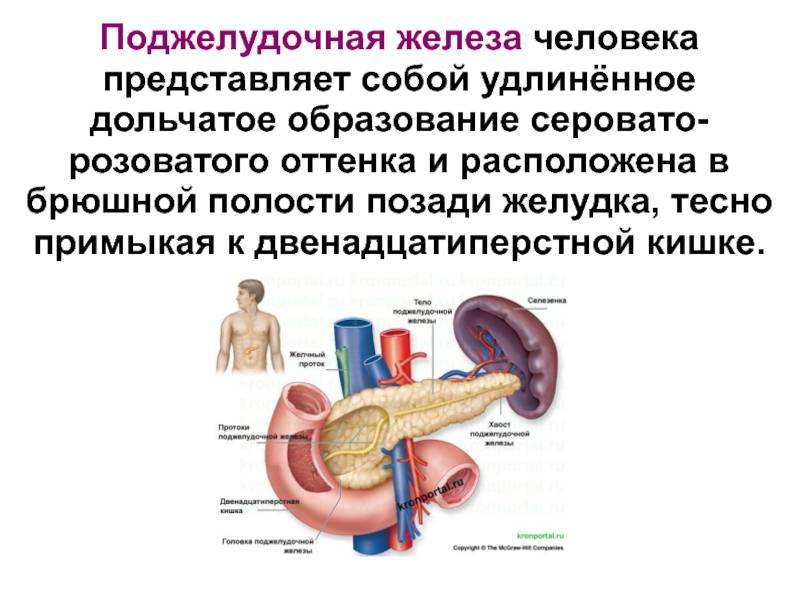
Поджелудочная железа и ее основные заболевания
Поджелудочная железа относится к пищеварительной системе. Ее изучением и лечением занимается наука гастроэнтерология. В теле человека поджелудочная железа находится за желудком в нижней его части. Боли же возникают в верхней части живота, что иногда удивляет пациентов, которым диагностировали заболевание поджелудочной железы. Часто на начальном этапе оно протекает бессимптомно. В связи с этим немецкие специалисты рекомендуют периодически проходить обследования.
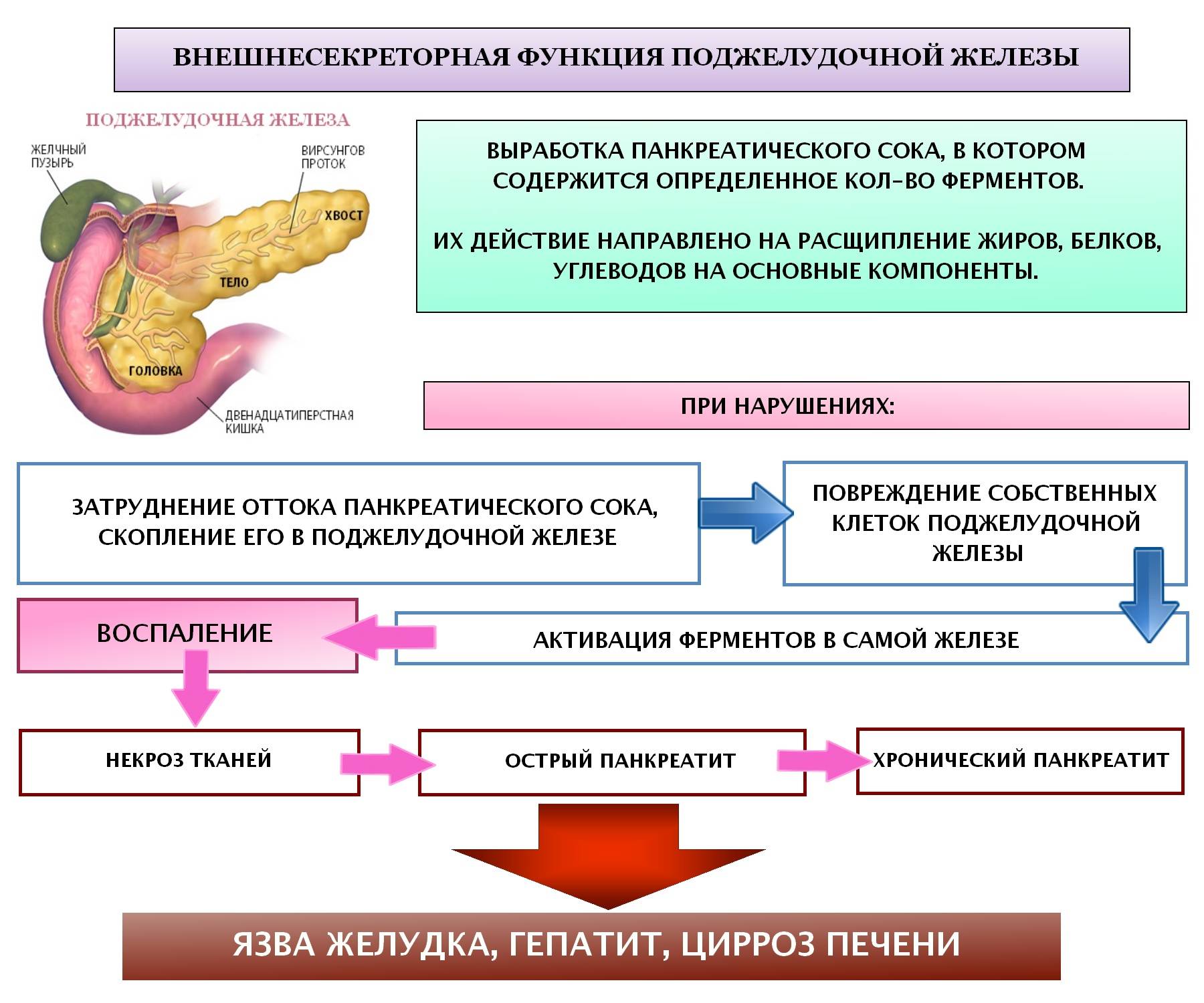
Поджелудочная железа в теле человека выполняет две функции. Большая ее часть вырабатывает пищеварительные ферменты, которые по протокам выделяются в двенадцатиперстную кишку. Меньшая часть, состоящая из так называемых панкреатических островков, вырабатывает различные гормоны, иногда прямо противоположные по предназначению.
Кроме того, она вырабатывает подавляющий активность других желез соматостатин; панкреатический полипептид, стимулирующий выделение желудочного сока и подавляющий активность самой поджелудочной железы; грелин, возбуждающий аппетит.
Пока все это вырабатывается хорошо и в нужных количествах, человек о работе поджелудочной железы не задумывается. Но при нарушениях в работе органа появляется дискомфорт, а потом и более серьезные симптомы. Расскажем об основных заболеваниях поджелудочной железы.
Панкреатит
На самом деле под панкреатитом понимается целая группа заболеваний поджелудочной железы, приводящая к ее воспалению. При панкреатите сок поджелудочной железы задерживается в ней, и пищеварительные ферменты начинают переваривать сам орган. Образующиеся при этом токсины попадают в кровь и способны серьезно повредить другие органы человека. Заболевание бывает острым или хроническим. На 100 тыс. населения заболеваемость панкреатитом составляет примерно 64 человека.
Заболевание часто связывают с генетической предрасположенностью, другими заболеваниями, приемом некоторых медикаментов, а также со злоупотреблением жирной пищей и алкоголем. Лечение панкреатита после его обнаружения продолжается пожизненно. Пациент вынужден постоянно придерживаться достаточно строгой диеты.
Развитие панкреатита на начальном этапе обычно проходит без симптомов, поэтому важно определить заболевание еще до перехода его в хроническую стадию. В этом случае терапия поможет избежать нежелательных последствий
Симптомами заболевания поджелудочной железы являются:
- острая боль в верхней части живота;
- тошнота;
- рвота;
- вздутие живота;
- отсутствие аппетита.
Немецкие врачи имеют отличный инструментарий для диагностики заболеваний, протекающих без ярко выраженных симптомов

Рак поджелудочной железы
Рак поджелудочной железы – это злокачественное образование в ней или ее протоках. Симптомы заболевания такие же, как и при панкреатите.
Лечение рака поджелудочной железы именно в Германии рекомендуется в связи с высочайшим опытом немецких врачей и наличием самого современного диагностического и лечебного оборудования. Все вместе это приводит к тому, что значительная часть пациентов, приезжающих в ФРГ со всего света, получают облегчение и длительную ремиссию.
Диагностика при хроническом панкреатите
В большинстве случаев стандартное физикальное обследование не помогает установить диагноз из-за отсутствия симптомов, характерных для этого заболевания. В среднем от появления первых симптомов до постановки диагноза ХПТ проходит около 5 лет.
Во время приступа боли пациенты могут принимать позы, уменьшающие ощущение боли (положение на левом боку, с коленями, подтянутыми к груди). Иногда при физикальном осмотре брюшной полости может ощущаться болезненное сопротивление или опухолевая масса в эпигастрии, что говорит о наличии псевдокисты или воспалительной опухоли. Пациенты с запущенным заболеванием могут иметь признаки значительного недоедания.
Врач сначала соберет анамнез, а затем осмотрит пациента. Данные анамнеза могут свидетельствовать о подозрении на хронический панкреатит, но для постановки диагноза необходимы дальнейшие исследования. Врач обычно назначает анализы крови – определение амилазы и липазы и глюкозы, а также концентрации витамина D и др.
Кроме того, врач может назначить функциональные тесты:
- Секрето-холецистокининовый тест – относительно инвазивный и редко выполняемый в клинической практике. Заключается во введении холецистокинина и оценке активности фермента в панкреатическом соке.
- Исследование активности эластазы 1 в кале.
- Количественная оценка суточного выведения жиров с калом. Тест проводится с 72-часовым сбором стула, в нем может быть подтверждено нарушение всасывания жира – используется для подтверждения диагноза жировой диареи или для оценки эффективности добавок ферментов поджелудочной железы.
Диагноз становится возможным благодаря: анамнезу, характерным изменениям в тестах визуализации поджелудочной железы или симптомам экзокринной и эндокринной недостаточности поджелудочной железы, например, хроническая жировая диарея, диабет. Диагностика на ранней стадии затруднена, потому что визуальные тесты обычно не показывают аномалий. Иногда становится возможным установить диагноз только после длительного наблюдения.
Преимущества лечения рака поджелудочной железы за границей
Столкнувшись с заболеванием, многие решаются пройти лечение рака за рубежом, понимая, что это возможность навсегда забыть о своей проблеме.
Пациенты выбирают иностранные клиники по таким причинам:
- Отличное оборудование. Благодаря аппаратам нового поколения можно в течение пару дней пройти полное обследование, а после и лечение.
- Отменные специалисты. Доктора «от Бога» – так можно назвать врачей, которые работают в зарубежных больницах. Они делают максимум, чтобы пациенту удалось побороть своё заболевание.
- Новейшие технологии лечения. Прописывая протокол лечения, доктор назначает не стандартные методики, к которым все привыкли, в виде химиотерапии или операции, а новые и передовые технологии, помогающие ещё эффективно бороться с онкологическим процессом.
- Психологическая поддержка. Во многих иностранных больницах с раковыми больными работают психологи, выслушивая их, а также помогая настроиться на положительный результат.
- Невысокая стоимость лечения рака за границей. Во многих странах цена на лечение такая же, как и в отечественных больницах.
РАК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ – ЛЕЧЕНИЕ В ГЕРМАНИИ
Терапевтические мероприятия врач планирует и проводит только после всех необходимых мероприятий для постановки правильного и окончательного диагноза.
В этом случае важную роль играют и стадия ракового заболевания, и возраст пациента, и общее состояние организма.
Для терапии рака поджелудочной железы специалисты подбирают индивидуальный подход к каждому больному, который позволяет менять схемы лечения в зависимости от реакции организма.
ЛЕЧЕНИЕ ПО СТАДИЯМ
А) Первая стадия рака поджелудочной железы:
– хирургическое вмешательство (удаление либо только опухоли, либо всей поджелудочной железы) – химиотерапия и облучение
Б) Вторая, третья, четвертая стадия рака поджелудочной железы:
– хирургическое вмешательство (полное или частичное удаление поджелудочной железы).
Возможно также проведение химиотерапии и облучения.
– внешнее облучение. Возможно проведение химиотерапии
– индукционная терапия первичных новообразований, которые являются неоперабельными
– адьювантная химиотерапия, которая проводится после хирургического вмешательства
– паллиативные методы, то есть мероприятия, целью которых является снижение симптоматики
– паллиативная химиотерапия, целью которой является улучшение качества жизни больного, продление жизни больного, а также снятие болевых симптомов.
– локальная химиотерапия
– региональная гипертермия
ОПЕРАТИВНЫЙ МЕТОД ЛЕЧЕНИЯ РАКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Целью хирургического вмешательства является удаление опухоли в пределах здоровой ткани, а также удаление региональных лимфоузлов.
Этот подход всегда носит индивидуальный характер и зависит от размера опухоли и ее локализации по отношению к другим близлежащим органам.
ПАЛЛИАТИВНАЯ ТЕРАПИЯ РАКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Большинство больных с диагнозом рак поджелудочной железы имеют выраженный болевой синдром.
Современная медицина располагает множеством эффективных препаратов, которые помогают пациентам снять боль. Лекарства могут быть в каплях, таблетках или даже пластырях.
Препарат назначается строго индивидуально, а также принимается по определенному индивидуальному плану, который составляет лечащий врач.
Медицина Германии далеко шагнула в области лечения рака поджелудочной, даже в самых запущенных формах.
Диагностику и лечение различных патологий немецкие врачи проводят с использованием нового оборудования.
+7 495 66 44 315 – где и как вылечить рак
Лечение панкреатита
Для получения положительных результатов терапии необходимы комплексные подходы к лечению панкреатита. Поэтому немецкие специалисты придают большое значение диете, режиму, этиологической и патогенетической терапии.

диета при панкреатите
Всем пациентам с панкреатитом в период обострения заболевания запрещается употреблять жаренные, острые, жирные продукты, газированные напитки, алкоголь, сладкое, мучное, бобовые. Необходимо, чтобы вся пища была термически обработана (не рекомендуется употребление свежих и консервированных овощей и фруктов).
В период обострения панкреатита пациенту необходимо соблюдать постельный режим.
В качестве медикаментозной терапии назначаются средства, которые способствуют «разгрузке» поджелудочной железы, а также предупреждают возможные осложнения заболевания. Как правило, немецкие специалисты применяют следующие фармакологические препараты для лечения панкреатита:
- Для снятия болевого синдрома – анальгетики в виде внутримышечных или внутривенных инъекций;
- Препараты, которые содержат ферменты поджелудочной железы. При этом лечащий врач рассчитывает каждому пациенту индивидуально необходимую дозу ферментов. Выбор оптимального препарата зависит от каждого клинического случая;
- Препараты, которые снижают кислотность желудочного сока – ингибиторы протонной помпы;
- Антибактериальные средства широкого спектра действия;
- В первые дни заболевания назначаются протеолитические ферменты;
- Дезинтоксикационная терапия в виде внутривенно капельных введений растворов реосорбилакта, полиглюкина и т.д.
В клиниках Германии проводятся следующие операции при панкреатите:
- Если повреждение железы ограниченно, рекомендуемой операцией является дистальная резекция части органа;
- Когда патологический процесс занимает большую часть поджелудочной железы выполняется субтотальная резекция (при этом остается только небольшая часть железы, прилегающая к двенадцатиперстной кишки);
- Некрсеквестрэктомия — пунктирование полостей, которые находятся внутри железы. Такое хирургическое вмешательство проводится только под контролем УЗИ или рентгенологического исследования.
После лечения в Германии пациенты имеют возможность пройти индивидуальную программу реабилитации. Также лечащий врач всегда дает своим пациентам ценные рекомендации по поводу дальнейшей диеты, режима и лечения.
Рак поджелудочной железы – Лечение в Германии
Рак поджелудочной железы – это злокачественное новообразование, исходящее из эпителия железистой ткани или протоков поджелудочной железы.
Это заболевание характеризуется разрастанием раковых клеток в тканях поджелудочной железы. Клетки поджелудочной железы делятся на два типа: эндокринные (продуцирующие гормоны, в частности, инсулин) и экзокринные (выделяющие пищеварительные ферменты). Злокачественные опухоли поджелудочной железы чаще берут свое начало в экзокринных клетках.
Локализуются раковые опухоли в подавляющем большинстве случаев в районе головки поджелудочной железы, реже процесс ограничивается ее телом или хвостом либо распространяется на весь орган.
Этот вид рака распространяется быстро.
В клиниках Германии к услугам пациентов предоставляется полный перечень диагностических и лечебных процедур для борьбы с раком поджелудочной железы.
Диагностика рака поджелудочной железы в Германии
Специалисты проводят:
Осмотр пациента и сбор анамнеза
Анализы крови
Анализы мочи
Анализы панкреатического сока
УЗИ
МРТ
ПЭТ/КТ
Рентгенографию
Гастроскопию
Эндоскопическую ретроградную холангиопанкреатографию
Видеокапсульную эндоскопию
Сцинтиграфию
Диагностическую лапароскопию
Биопсию
И др.
Лечение рака поджелудочной железы в Германии
По результатам проведенного обследования немецкие специалисты, разрабатывают индивидуальнный план лечения пациента.
Для лечения рака поджелудочной железы в клиниках Германии применяют оперативные вмешательства, химиотерапию, радиотерапию.
Основным методом комплексного лечения рака поджелудочной железы в Германии является операция.
При этом по возможности в специалисты клиниках Германии используют щадящие, лапароскопические методики, в том числе и с помощью роботизированной системы «Да Винчи».
В случае распространения опухолевого процесса на близлежащие структуры, в частности на желудок, желчевыводящие пути, одновременно осуществляется их резекция с последующими реконструктивными вмешательствами.
При неоперабельных злокачественных новообразованиях, выполняются т.н. паллиативные операции, направленные на восстановление адекватной проходимости желудочно-кишечного тракта и/или желчных ходов посредством создания обходных путей.
Обязательной составляющей комплексного лечения рака поджелудочной железы являются курсы химиотерапии и/или лучевой терапии.
Сегодня в клиниках Германии успешно применяется технология IGRT-терапия, или радиохирургия, позволяющая в ряде случаев обойтись без хирургического вмешательства.
Клиники Германии, которые занимаются диагностикой и лечением рака поджелудочной железы:
Католическая клиника Св. Иосифа в г. Оберхаузен
Мюнхенская униклиника «Рехтс дер Изар»
Специализированная онкологическая клиника Бад Триссль
Западногерманский онкоцентр в г.Эссен
Междисциплинарный онкоцентр Мариенгоспиталь в г.Дюссельдорф
Госпиталь Св. Марии в городе Мюльхайм-на-Руре
Панкреатический центр онкологической клиники «НордВест» при университете г.Франкфурта
Многопрофильный медкомплекс «Шарите» в г.Берлин
И другие клиники.
Ведущие немецкие специалисты по лечению и диагностике рака поджелудочной железы:
Доктор медицины, профессор Вольфганг Фишбах (II медклиника г. Ашаффенбург)
Доктор медицины, профессор Хайнц Йоханнес Бур (I Хирургическая клиника в кампусе им. Бенджамина Франклина «Шарите» в г.Берлин)
Доктор медицины, профессор Отто Вольф Бехштайн (Униклиника им. Вольфганга Гете, г.Франкфурт-на-Майне)
Доктор медицины, профессор М. Бецлер (клиника Альфреда Круппа в г.Эссен);
Доктор медицины, профессор Томас Краус (клиника «НордВест» в г. Франкфурт-на-Майне)
Доктор медицины, профессор Вальдемар Уль (панкреатический центр униклиники г. Бохум)
И другие специалисты.
Рак поджелудочной железы – симптомы
Рак поджелудочной железы – факторы риска
Рак поджелудочной железы – классификация
Рак поджелудочной железы – диагностика
Рак поджелудочной железы – лечение
Рак поджелудочной железы – побочные эффекты лечения
Рецидив рака поджелудочной железы
Рак поджелудочной железы – послеоперационный период
Рак поджелудочной железы – Лечение в Израиле
Лечение рака поджелудочной железы в клинике Ихилов
Лечение рака поджелудочной железы в клинике Ассута
Лечение рака поджелудочной железы в клинике Герцлия
Лечение рака поджелудочной железы в клинике Шиба
Лечение рака поджелудочной железы в клинике Рамбам
Рак поджелудочной железы – Лечение в Германии
Лечение рака поджелудочной железы в клинике Вивантес
Рак поджелудочной железы – Лечение в Швейцарии
Лечение рака поджелудочной железы в Женеве